Bisher gab es kaum belastbare Informationen zu den geschlechtsspezifischen psychischen Belastungen, denen Frauen vor, während und nach der Flucht ausgesetzt sind. Die Charité hat im Jahr 2017 eine repräsentative Untersuchung von geflüchteten Frauen in Deutschland vorgelegt.

Abstract: Aktuell sind über 65,5 Millionen Menschen weltweit auf der Flucht. Nach Europa gelangen nur 6 Prozent, ein Drittel der Geflüchteten sind Mädchen und Frauen. Ihre Erfahrungen und Bedürfnisse unterscheiden sich vielfach von denen der Männer. Beispiele für solche Unterschiede sind geschlechtsspezifische Traumatisierungen und die Verantwortung für mitreisende Kinder. Diese Faktoren können die Mobilität, die Teilnahme an Bildungs- und Integrationsangeboten sowie den Zugang zu Angeboten der medizinischen und psychosozialen Versorgung einschränken. Die am Universitätsklinikum Charité angesiedelte Studie verfolgte das Ziel, beispielhaft in fünf städtischen und ländlichen Regionen in verschiedenen Bundesländern, repräsentative Daten zur psychosozialen Gesamtsituation von geflüchteten Frauen in Aufnahmeeinrichtungen zu erfassen.
Zielgruppe: In die Studie wurden volljährige geflüchtete Frauen aus Herkunftsregionen mit großer Bleiberechtswahrscheinlichkeit eingeschlossen: Afghanistan, Eritrea, Iran, Irak, Somalia und
Syrien. Die Frauen befanden sich zum Zeitpunkt der Befragung überwiegend in Gemeinschaftsunterkünften.
Studiendesign: Um das Bundesgebiet möglichst adäquat abzubilden, waren folgende Standorte an der Studie beteiligt: Psychiatrische Universitätsklinik der Charité – Universitätsmedizin im St. Hedwig-Krankenhaus Berlin, Abteilung Klinische Psychologie und Psychotherapie am Institut für Psychologie der J. W. Goethe-Universität Frankfurt am Main, Institut für Arbeits-, Sozial- und Umweltmedizin der Universitätsmedizin der Johannes Gutenberg Universität Mainz, Klinik für Psychiatrie und Psychotherapie in der Universitätsklinik der Paracelsus Medizinischen Privatuniversität Nürnberg, Institut für Allgemeinmedizin der Universitätsmedizin Rostock.
Im Studiendesign griffen zwei Module ineinander:
Modul 1: Einzelbefragungen mit einem Fragebogen, bestehend aus geschlossenen (quantitativen) und offenen (qualitativen) Fragen, die die subjektiven Fluchterfahrungen der Frauen dokumentierten. Die Einzelbefragungen wurden von muttersprachlichen Mitarbeiterinnen durchgeführt.
Modul 2: Fokusgruppen, die es den Frauen ermöglichten, ihre aktuelle Situation, Wünsche und Perspektiven selbst zu beschreiben.
Ergebnisse und Empfehlungen der Autorinnen:
1. Quantitativen Daten:
Standortübergreifend konnten insgesamt 639 geflüchtete Frauen in fünf Bundesländern rekrutiert und interviewt werden. Insgesamt wurden Frauen zwischen 17 und 69 Jahren eingeschlossen. Die statistische Auswertung unserer Befragung ergab, dass mehr als 80% aus den drei Ländern Syrien, Afghanistan und Irak stammten. Mehr als Zweidrittel der Frauen (70%) sind verheiratet und zusammenlebend. 81% der Frauen geben an Kinder zu haben, von diesen sind 40 Kinder auf der Flucht geboren. Es ist davon auszugehen, dass offenbar knapp jede sechste geflüchtete Frau Analphabetin ist.
Hieraus lässt sich demnach einen hoher Bedarf an Alphabetisierungskursen sowie Deutschkursen ableiten in Zusammenhang mit einer organisierten Kinderbetreuung sowie einer Aufklärung über den Zugang zu diesen Kursen. Zusätzlich zur Aufstockung der bestehenden Angebote ließe sich über digitale Lernmedien (Apps, Online-Kurse) nachdenken.
Unter den Gründen für die Flucht sind Lebensgefahr, Krieg und Terror am häufigsten relevant für die Frauen aus Afghanistan (jeweils 81%, 44%, 36%), Syrien (77%, 89% 72%) und dem Irak (84%, 82%, 85%). 87% der Frauen haben für ihre Flucht Schlepperdienste genutzt.
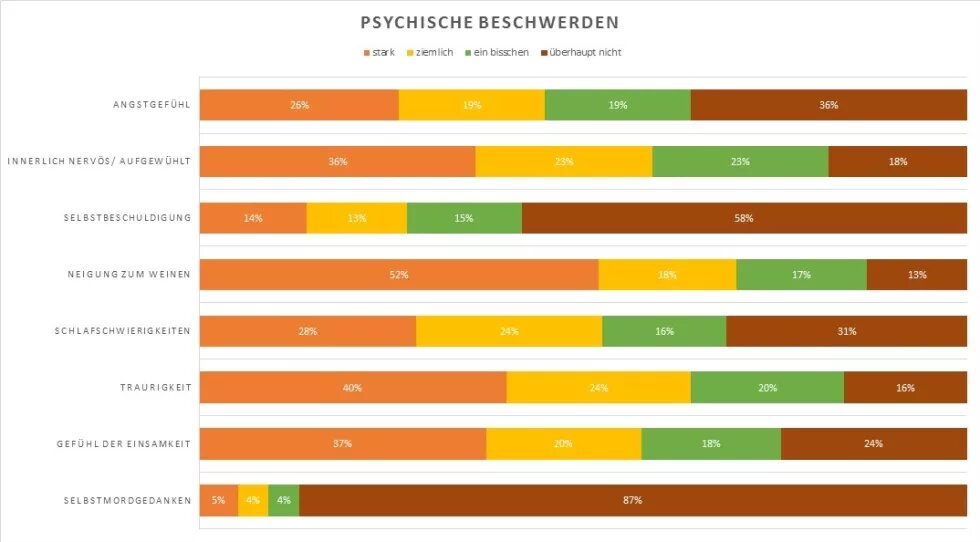
Als wesentliche psychische Beschwerden wurden stark ausgeprägte Traurigkeit (40%) und eine Neigung zum Weinen (52%), Schlafschwierigkeiten, Nervosität und Angstgefühle geschildert. Überraschenderweise berichteten 5% der Frauen über stark ausgeprägte Selbstmordgedanken, 8% gaben bei der Frage nach Selbstmordgedanken „ziemlich“ an. In einer niederländischen Studie wird zwar berichtet, dass bei geflüchteten Frauen die Suizidversuchsrate nicht signifikant höher liegt als bei einheimischen Frauen, doch diese Studie erfasste nicht die Suizidgedanken (Goosen et al. 2011).
Es ist bekannt, dass mit Länge des Asylverfahrens signifikant psychische Störungen zunehmen (Laban et al. 2004). Daher sollten zur Vorbeugung von suizidalen Handlungen und dem Leid der Betroffenen und ihrer Angehörigen Präventionsmaßnahmen im Sinne von Suizidprävention ergriffen werden.
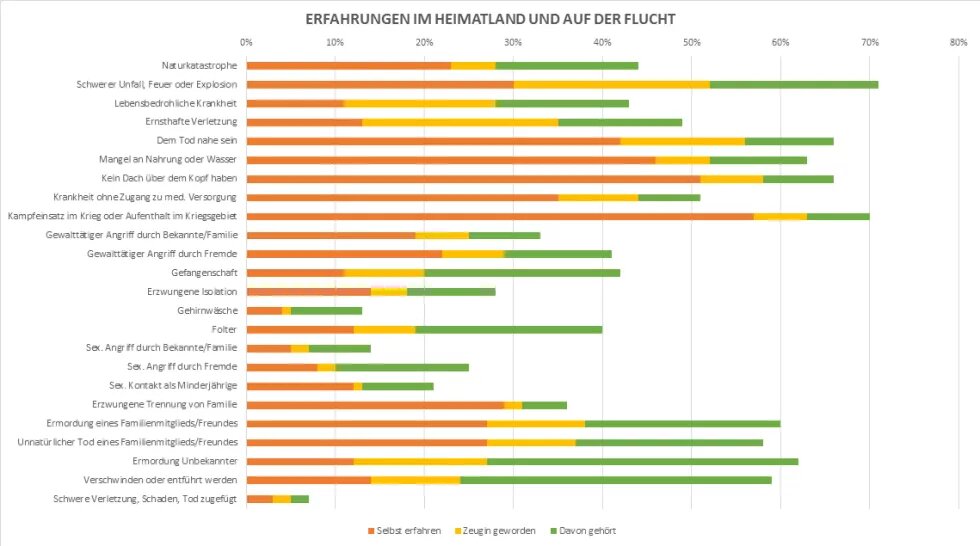
Als traumatisierende Erlebnisse bzw. Erfahrungen wurden der Aufenthalt im Kriegsgebiet, Mangel an Nahrung oder Wasser und eines Daches über dem Kopf sehr häufig benannt. Der Tod von Familienmitgliedern, ebenso wie schwere Unfälle oder Explosionen wurden ebenfalls häufig berichtet. Weniger häufig, aber in signifikanter Ausprägung wurden schwere Traumata wie Gefangenschaft, Folter, Entführungen und sexualisierte Gewalt genannt. Es handelt sich hier um sogenannte „man-made disaster“, also von Menschen Hand gemachte Traumatisierungen, bei denen schwerste Folgestörungen verzeichnet werden können (Flatten et al. 2001; Kessler et al. 1995).
In Rahmen der Lebensumstände in Deutschland stehen strukturelle Probleme wie z. B. mangelnde finanzielle Mittel, mangelnde Privatsphäre, bürokratische Hürden und Schwierigkeiten bei der Wohnungssuche im Vordergrund. Hierbei handelt es sich um Postmigrationsstressfaktoren, die die Vulnerabilität der geflüchteten Frauen verstärken (Laban et al. 2004). Spezifische Schwierigkeiten in der Unterkunft wurden von 19% der Frauen berichtet, darunter am häufigsten Diskriminierungen wegen Sprache, Äußerlichkeit, Religion u. ä. (26%) berichtet. Rose et al. (2007) und Küey (2015) berichten, dass wahrgenommene Diskriminierung und Stigmatisierungen mit negativem Einfluss auf die Gesundheit der Betroffenen einhergehen (Rose et al. 2007; Küey 2015). Wahrgenommene Diskriminierung gilt auch als eine Determinante der gesundheitlichen Ungleichheit (Schunck, Reiss & Razum 2014; Gil-González et al. 2014).
Die Autorinnen empfehlen daher unabhängige Ombuds- und Beschwerdestellen, an die sich die geflüchteten Frauen ohne Angst und Sorgen bei Überfällen, Diskriminierungserfahrungen, aber auch Fehlbehandlungen wenden können.
Nach den eigenen Reaktionen auf Belastungen befragt, geben die Frauen häufig an sich zurückzuziehen und nicht aktiv Hilfe suchen. Überraschenderweise wird die Option, einen Arzt oder eine Ärztin bei körperlichen Beschwerden aufzusuchen nur von 15% der Frauen und bei seelischen Beschwerden nur von 4% erwähnt, auch wenn 36% der Frauen den Mangel an jeglicher professioneller Unterstützung beschrieben. Offenbar werden medizinische Behandlungsoptionen von der großen Mehrheit der Frauen bei körperlichen Beschwerden nicht in Erwägung gezogen, bei seelischen Beschwerden noch weniger. Hier müssen weitere Untersuchgen die Beweggründe dafür eruieren und Zugangswege zu den Frauen erschließen. Eventuell könnte es sich hier um fehlendes Wissen um körperlich-psychische Krankheitsbilder und ihre Behandelbarkeiten (health literacy) handeln, wie auch in der Literatur beschrieben (Laban et al. 2004, 2005, 2007, 2008).
Ein weiteres interessantes Ergebnis der Studie ist auch, dass von den befragten Frauen nur 16% einen Zugang zu einer/m AllgemeinmedizinerIn, 10% Zugriff auf Medikamente hatten, 8% die Möglichkeit mit PsychologInnen zu kommunizieren, wobei weitere 8% der Frauen subjektiven Bedarf einer psychologischen Unterstützung angaben. Diese Daten bestätigen die große Versorgungslücke in der gesundheitlichen Versorgung der Zielgruppe und offenbaren einen dringenden Handlungsbedarf.
Ein weiterer Schwerpunkt der Studie bestand in der Erfassung der Wünsche und Ziele der Zielgruppe in fünf Jahren. Bei den Wünschen standen an erster Stelle die Stabilität im Leben (35%), wobei ein bewilligter Asylantrag, das Vorhandensein einer Wohnung, finanzielle und seelische Stabilität häufig aufgeführt wurden, gefolgt von Optionen für Arbeit und Studium (17%). Bei all diesen Wünschen geht es in erster Linie um Faktoren, die Postmigrationsstressfaktoren betreffen. Laban et al. (2004, 2008) berichten, dass mit der Länge des Asylverfahrens und dem Verbleib in Aufnahmeeinrichtungen gerade diese Faktoren im Verlaufe eines Asylverfahrens deutlichen Einfluss auf die Prävalenz von psychischen Erkrankungen, Lebensqualität, Zufriedenheit und auf die körperliche Gesundheit von Geflüchteten haben (Laban et al. 2004, 2008).
2. Qualitative Daten:
Erwartungsgemäß zeigt sich die größte Unzufriedenheit in der Wohnsituation der Befragten, diese wird von über 50% als schlecht oder sehr schlecht bezeichnet. Durchgehend wurde demnach auch in den Fokusgruppen die Unterbringung in den Unterkünften als schlecht beschrieben, ohne Privatsphäre, ohne Rückzugsmöglichkeiten. Darüber hinaus werden zum Teil die hygienischen Verhältnisse als sehr schlecht beschrieben unter anderem weil die Sanitärräume zum Teil nicht nach Geschlechtern getrennt sind.
Die Autorinnen empfehlen eine separate Unterbringung allein reisender Frauen, einen leichteren Zugang zu Wohnraum, besonders für schutzbedürftige geflüchtete Frauen. Ebenso braucht es geeignete und geschützte Rückzugsorte, sowie getrennte Sanitärräume für Männer und Frauen.
Ein anderes standortübergreifendes Thema stellt außerdem die Trennung von der Familie dar. Häufig wird beschrieben, dass die Trennung von den Kindern, die sich oft noch im Herkunftsland befinden, zu einer starken psychischen Belastung führt. Die Familienzusammenführung ist Diskussionsthema in allen Gruppen und die Entwicklung des Familienzusammenhalts wird als sehr wichtig erachtet.
Eine weitere Empfehlung wäre hier die Wartezeit bis zur Familienzusammenführung, wo immer möglich zu beschleunigen, denn die Trennung von Familienmitgliedern, insbesondere von Kindern und die Sorge um sie führt zu starker psychischer Belastung.
Immer wieder wird die Sprachbarriere als Problem beschrieben. Es wird auch darauf hingewiesen, dass bei der für die Frauen doch sehr wichtigen Anhörung oder auf den Ämtern oftmals nicht verstanden wird, was von ihnen erwartet wird. Insbesondere Frauen aus Eritrea und Somalia beklagen, dass für sie kaum DolmetscherInnen zur Verfügung stehen. Daher können sie sich kaum verständlich machen und fühlen sich dadurch zusätzlich ausgegrenzt. Besonders Frauen aus Somalia und Eritrea, die zu den Frauen zählen, die schwere traumatisierende Erfahrungen machen mussten, berichten, dass sie aufgrund der Sprachschwierigkeiten schlechten Zugang zum Gesundheitssystem haben. Insbesondere die medizinische Behandlung der Folgesymptomatik bzw. Komplikationen der genitalen Beschneidung (starke Schmerzen beim Geschlechtsverkehr, Schmerzen bei der Menstruation und Komplikationen bei der Geburt) scheinen unzureichend erfasst und behandelt zu werden. Hierbei handelt es sich um nicht zu tolerierbare Zustände, die schnell beseitigt werden sollten. Aufgrund der Verständigungsprobleme werden im Einzelfall auch lebensgefährliche Fehldiagnosen deutscher ÄrztInnen beschrieben.
Es wird empfohlen, dringend Lösungen für die sprachliche Verständigung in medizinischen, psychosozialen und rechtlichen Fragen zu finden. Eine Möglichkeit wäre für seltene Sprachen wie Somali und Tigrinya spezifische Pools einzurichten, auf die Unterkünfte, Beratungsstellen und Initiativen bei Bedarf zugreifen können. Die Einführung von Telefon- und Videodolmetschen als Standard für medizinische Behandlungen, in Behörden, in Beratungsstellen erscheint sehr sinnvoll, um vorhandene sprach- und kulturgebundene Barrieren in Echtzeit zu überwinden.
Darüber hinaus gaben viele Frauen starke psychische Belastungen an und äußerten einen großen Bedarf an psychologischer Unterstützung, Unterstützung „der Seele“, im Sinne von Gesundheit für die Seele. Die aktuelle EU-Aufnahmerichtlinie 2013/33/EU beschreibt die Notwendigkeit der Diagnose psychiatrischer Trauma-Folgestörungen unter anderen für das Erkennen besonderer Schutzbedürftigkeit. Diese Richtlinie gibt auch vor, dass insbesondere der Zugang zu einer adäquaten medizinischen und psychologischen Behandlung für Folteropfer und traumatisierte Geflüchtete sichergestellt werden soll.
Es wird empfohlen schutzbedürftige geflüchtete Frauen frühzeitig zu erkennen. Zur Erkennung von besonderer Schutzbedürftigkeit sind ausreichend DolmetscherInnen und ihre Finanzierung unerlässlich. Wird eine besondere Schutzbedürftigkeit erkannt, sollte der Zugang zu erforderlichen Schutzräumen sowie zu angemessener ambulanter und stationärer medizinischer und psychologisch/psychotherapeutischer Versorgung sichergestellt sein.
Die Formalitäten zur Wahrnehmung medizinischer Versorgungsmaßnahmen und der Leistungserstattung sind zurzeit uneinheitlich. In manchen Bundesländern wird ein für die Inanspruchnahme einer medizinischen Hilfe notwendiger Behandlungsschein (Krankenschein) nicht zu Beginn des Quartals verteilt, sondern nur auf Antrag ausgehändigt. Im System mit Krankenschein entscheidet häufig das nicht-medizinische Personal auf dem Sozialamt darüber, ob Behandlungen beim Facharzt/Fachärztin oder eine Psychotherapie stattfinden dürfen oder nicht (Frisch 2015).
Es wird daher empfohlen das Recht auf umfassende Gesundheitsversorgung, insbesondere im Hinblick auf psychosoziale, psychotherapeutische und psychiatrische Versorgung für Geflüchtete standardmäßig zu etablieren. Solange beispielsweise Psychotherapie nicht im Katalog der Regelversorgung für Geflüchtete auftaucht, ist insbesondere bei der von uns untersuchten äußerst vulnerablen Gruppe der geflüchteten Frauen von erheblichen Folgen bei Nichtbehandlung auszugehen.
Abschließend möchten wir noch einmal unterstreichen, dass die Beseitigung der wiederholt aufgeführten Stressfaktoren und Belastungen nach der Ankunft in Deutschland maßgeblich dazu beitragen werden, die Prävalenz von stressinduzierten Folgestörungen zu reduzieren und die Lebensqualität und die Zufriedenheit der geflüchteten Frauen zu verbessern.
Autorinnen der Studie: PD Dr. Meryam Schouler-Ocak, Dr. Christine Kurmeyer, Dipl.- Psych. Jenny Jesuthasan, Dr. Ingar Abels, Dr. Ekin Sönmez, PD Dr. Sabine Oertelt-Prigione, Dipl.-Soz. Ulrike Zier, Dr. med. Renate Kimbel, Dr. phil. Anja Wollny, M.Sc., Antje Krüger, M.A., Dr. Jana Gutermann, MSc. Psych. Annabelle Starck, Prof. Dr.med. Kneginja Richter
Der vollständige Abschlussbericht ist zu finden unter:
Literatur:
- Flatten G, Hofmann A, Liebermann P, Wöller W, Siol T & Petzhold E (2001). Posttraumatische Belastungsstörung. Stuttgart: Schattauer.
- Frisch J (2015). Zwischen Humanität und Bürokratie. Die schwierige medizinische Versorgung von Flüchtlingen und Migranten ohne Krankenversicherung. Berliner Ärzteblatt; 6:14-20
- Gil-González D, Vives-Cases C, Borrell C, Agudelo-Suárez AA, Davó-Blanes MC, Miralles J, Álvarez-Dardet C (2014). Racism, other discriminations and effects on health. J Immigr Minor Health; 16 (2):301-9.
- Goosen S, Kunst AE, Stronks K, van Oostrum IE, Uitenbroek DG, Kerkhof AJ (2011). Suicide death and hospital-treated suicidal behaviour in asylum seekers in the Netherlands: a national registry-based study. BMC Public Healt; 21; 11:484.
- Kessler RC, Sonnega A, Bromet E, Hughes M, Nelson CB (1995). Posttraumatic stress disorder in the National Comorbidity Survey. Arch Gen Psychiatry; 52(12):1048-60.
- Küey L (2015). Trauma and Migration: The Role of Stigma. In: Schouler-Ocak M (ed) Trauma and Migration. Cultural Factors in the Diagnosis and Treatments of Traumatised Immigrants. Springer ;Pp 57-68.
- Laban CJ, Gernaat HBPE, Komproe IH, Schreuders GA, De Jong JTVM (2004). Impact of a long asylum procedure on the prevalence of psychiatric disorders in Iraqi asylum seekers in the Netherlands. J Nerv Ment Dis; 192:843-852.
- Laban CJ, Gernaat HBPE, Komproe IH, Van Tweel I, De Jong JTVM (2005). Post migration living problems and common psychiatric disorders in Iraqi asylum seekers in the Netherlands. J Nerv Ment Dis;193:825-832.
- Laban CJ, Komproe IH, Gernaat HB, de Jong JT (2007). The impact of a long asylum procedure on quality of life, disability and physical health in Iraqi asylum seekers in the Netherlands. Soc Psychiatry PsychiatrEpidemiol; 43(7):507-15.
- Laban CJ, Komproe IH Gernaat HBPE, De Jong JTVM (2008). Impact of a long asylum procedure on quality of life, disability and physical health in Iraqi asylum seekers in the Netherlands. SocPsychiatryPsychiatrEpidemiol; 43:507-515.
- Rose D, Thornicroft G, Pinfold V, Kassam A (2007). 250 labels used to stigmatise people with mental illness. BMC Health Serv Res; 7:97.
- Schunck,Reiss & Razum (2014). Pathways between perceived discrimination and health among immigrants: evidence from a large national panel survey in Germany. Ethn Health;3:1-18.